Эритематозная пузырчатка (ЭРП) представляет собой аутоиммунное заболевание поверхности кожи, когда на покрове дермы появляются накожные пузыри, расположенные в большинстве случаев в сберейной области.
Виды
- Локализованная пузырчатка - когда недуг проявляется только в одном месте;
- Генерализованная пузырчатка - большая часть дермы и слизистой человека покрываются физиологическими отклонениями.
Причины
Симптомы
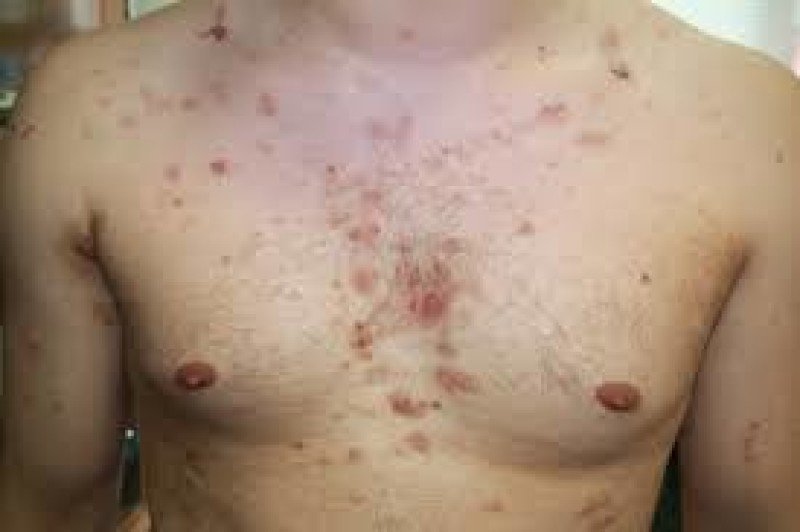
Для специфической клиники заболевания характерно появление ЭРП-очагов на участках кожи с хорошо развитыми сальными железами – лице, груди, волосистой части головы, спине. Записаться на прием к дерматологу пациенту следует сразу же после выявления первичной симптоматики.
Первоначально появляются накожные четко отграниченные эритематозные пятна. На их поверхности наблюдаются корочки, цвет которых варьируется от светло-желтого до темно-коричневого. Эти корковые наслоения возникают после высыхания экссудата пузырей, обнаруживаемых в областях поражения. Как правило, пузыри покрыты дряблой покрышкой непродолжительное время.
При незначительном надавливании на поврежденный кожный покров происходит отслоение верхних слоев эпидермиса (симптом Никольского) в пределах видимо здоровых областей.
Заболевание может носить местный ограниченный характер с длительным течением (месяцы или годы). В случае генерализации патологического процесса оно приобретает симптоматику вульгарной пузырчатки.
Диагностика
В ходе первичного обследования больного обращают внимание на наличие специфической ЭРП-симптоматики и положительный симптом Никольского. Кроме этого, постановка диагноза должна быть подкреплена результатами гистопатологии и иммунофлюоресценции.
Важным диагностическим критерием служит обнаружение в ходе цитологического анализа дна ЭРП-очагов акантолитических клеток. Гистологическое тестирование отобранного биоптата подтверждает акантолиз в зернистом слое и присутствие субкорнеальных щелей.
С помощью серологических исследований сыворотки методом прямой иммунофлюоресценции определяется присутствие в ней специфических антител Ig G к десмоглеину. Для дифференциальной диагностики выполняется хемилюминесцентный иммуноанализ кровяной сыворотки на наличие антинуклеарных антител.
По отдельным показаниям рекомендуется проведение дополнительных консультаций иммунолога, аллерголога, эндокринолога.
Лечение
Базовая терапия предусматривает системное применение глюкокортикостероидных препаратов в сочетании с иммуносупрессивными средствами.
В качестве дополнительных средств показано использование цитостатиков, внутривенное введение иммуноглобулинов, употребление синтетических биологических фармпрепаратов.
Хороший эффект в отдельных случаях дает использование ПУВА-терапии и реализация сеансов плазмафереза. Их сочетание вместе с приемом глюкокортикостероидных фармпрепаратов позволяет значительно увеличить срок ремиссии.
Наружное лечение заключается в обработке пораженных областей растворами анилиновых красителей или перманганата калия, а при наслоении вторичной инфекции – антибактериальными и противовоспалительными аэрозолями.
Профилактика
ЭРП-профилактика основывается на своевременной диагностике болезни с учетом генетической предрасположенности и состояния иммунной системы пациентов. Для рациональной терапии осложнений и предупреждения развития побочных эффектов рекомендуется пролонгированное наблюдение за ними после излечения.
Литература и источники
Видео по теме: