Виды
Причины
Истоками возникновения аутоиммунной болезни являются: наследственность, эндокринные отклонения, непрерывная антигенная стимуляция, патология клеточной регуляции иммунной системы, гипокомплементемия, глобулинемия.
Главным условием развития заболевания медики называют патологию работоспособности защитной системы.
Симптомы
Смешанный синдром определяется по таким основным свойствам:
- артрит;
- плотность мышц;
- алопеция;
- периорбитальная пигментация;
- увеличение селезенки, печени, лимфоузлов;
- эрозивные изменения костей;
- эритематозные пятна;
- дискоидная волчанка;
- поражение почек (диффузный гломерулонефрит);
- асептический менингит;
- невралгия тройничного нерва;
- анемия;
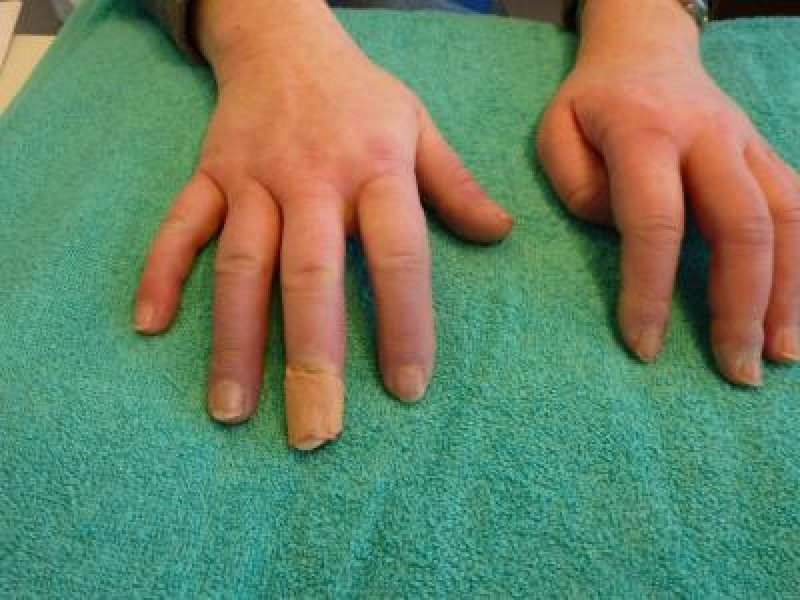
- отечность кистей;
- акросклероз;
- лимфоаденопатия.

Диагностика
У больного можно диагностировать синдром Шарпа по наличию в его крови аутоантитела к рибонуклеопротеину - иммунологическому маркеру, а также основываясь на серологических сведениях и клинической картине.
Клиническая картина - это отечность кистей, миозит, синовит, акросклероз, синдром Рейно и другие.
При наличии подобных симптомов нужно обратиться за консультацией к врачу общей практики, после чего может понадобиться консультация ревматолога.
С целью диагностирования смешанной болезни врач может назначить такие анализы крови:
Лечение
Методики, использующиеся для лечения заболевания, будут определены после консультации у врача-ревматолога. Иногда требуется также консультация кардиолога, невролога, гастроэнтеролога.
Если синдром протекает с рецидивирующим полиартритом и плевритом, то пациенту предписываются нестероидные противовоспалительные препараты (НПВС), антималярийные препараты, низкодозированные курсы преднизолона, иногда - метотрексата.
Воспаление при полимиозите купируется посредством преднизолона, редко - метотрексата и азатиоприна.
Если процесс протекает параллельно с синдромом Рейно, стоит избегать провоцирующих агентов. С терапевтической целью применяются вазодилататоры группы антагонистов Ca (нифедипин).
Если к воспалительному течению добавляются эзофагеальные патологии, то индивиду приписывается особая диета и антацидные вещества.
Если состояние пациента осложнено еще и миокардитом, есть симптомы легочной гипертензии, то необходимо провести терапию кортикостероидами и цитостатиками (циклофосфамидом). Активная фаза течения гипертензии малого круга требует введения простациклина, предписания ингибиторов АПФ и антагонистов кальция.
Очень важно помнить, что течение воспаления может сопровождаться рядом возможных осложнений: эзофагитом, стриктурой пищевода, инфарктом миокарда, почечной недостаточностью, инсультом, перфорацией толстой кишки.
Профилактика
Профилактические меры по предупреждению появления у человека такого аутоиммунного недомогания попросту отсутствуют. Необходимо всегда следить за состоянием своего здоровья, а при проявлении каких-либо симптомов незамедлительно обращаться за помощью к врачу. Будьте бдительны и всегда прислушивайтесь к своему организму.
Литература и источники
Видео по теме: