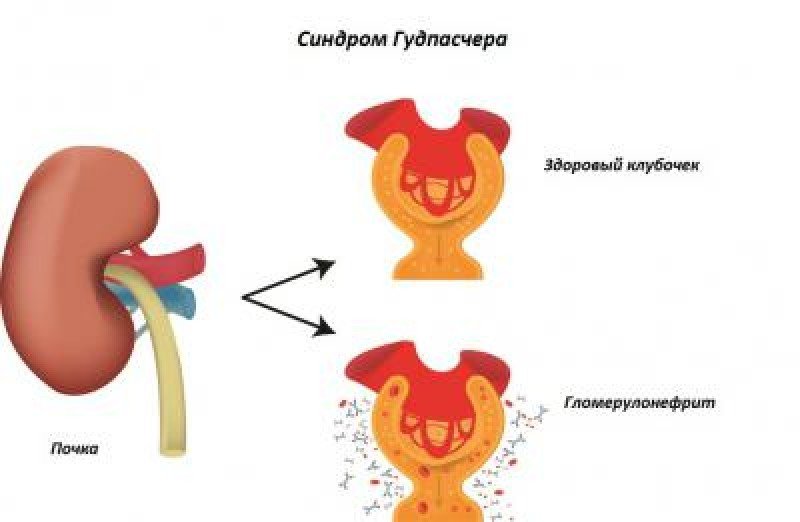
Синдром Гудпасчера - является заболеванием аутоиммунного вида, при протекании его страдают мелкие сосуды в почках и легких по той причине, что организм непроизвольно начинает выработку к ним аутоантител.
Причины
Виды
В зависимости от проявления симптоматики и характера течения болезни различают три формы:
- быстрое развитие симптомов – характеризуется иммуновоспалительными патологиями, поражающими клубочки почек (гломерулонефрит) и почечной недостаточностью;
- медленное течение – периоды времени с проявлением признаков чередуются с полным отсутствием какой-либо симптоматики, при правильном лечении длительность жизни пациента может составлять от нескольких до 12 лет;
- постоянно прогрессирующая геморрагическая пневмония и гломерулонефрит – чаще всего летальный исход наступает в течение года, это считается злокачественным типом заболевания.
Симптомы
Признаки, по которым можно судить о наличии подобного патологического процесса в организме:
- одышка;
- сильный кашель, со временем прогрессирующий;
- периферическая отечность ног, лица и живота;
- наличие кровяных элементов при мочеиспускании (гематурия);
- двустороннее почечное воспаление иммунного типа;
- кровохарканье;
- анемия, головокружения, потеря сознания;
- воспалительный процесс в слизистой оболочке глаз;
- быстрая потеря веса;
- бледность кожных покровов;
- слабость, вялость;
- общее плохое самочувствие;
- мышечная боль (миалгия);
- повышение температуры тела;
- малый объем мочи (олигурия);
- повышенное артериальное давление;
- болезненность в области грудной клетки;
- синюшная окраска кожи и слизистых оболочек (цианоз).
Возможными сопутствующими заболеваниями могут быть: острая почечная недостаточность, отек легких, легочное кровотечение, сердечная астма, артралгия, перикардит.
Диагностика
Для того чтобы выявить болезнь и начать лечение, следует записаться на прием к врачу-нефрологу или пульмонологу в зависимости от преобладающих проявлений. Помимо этого, понадобится консультация врача-ревматолога. На нашем сайте вы можете найти лучших частных врачей Москвы, прочитать отзывы об их практике и ознакомиться с ценовой политикой.
При прослушивании легких отчетливо проявляются сухие и влажные хрипы, врач проводит сбор информации о развитии синдрома и фиксирует клинические признаки.
Для подтверждения диагноза используются следующие диагностические приемы:
- общий анализ крови и мочи;
- проба по Зимницкому;
- биохимические пробы крови;
- лабораторное исследование мокроты;
- рентгенография легких;
- биопсия пораженных органов;
- электрокардиограмма;
- эхокардиография;
- спирометрия;
- ультразвуковая диагностика почек.
Лечение
Оздоровление в острой стадии синдрома Гудпасчера начинается с пульс-терапии с применением метилпреднизолона, иногда в сочетании с циклофосфаном. После того как критическая симптоматика будет снята, больного переводят на поддерживающую терапию.
Высокой эффективностью обладает плазмаферез. Во время этой процедуры проводится удаление части находящихся в крови антител. Это происходит путем отделения лимфы из некоторой порции крови и возвращения клеток обратно в кровеносную систему.
В случае появления признаков почечной недостаточности используется гемодиализ. Иногда требуется полное удаление почки и ее замена на трансплантант.
Для облегчения симптомов необходимы переливание эритроцитарной массы и кровяной плазмы, назначение медикаментов, содержащих железо.
Прогноз не является благоприятным, так как доступные в наше время методики не обеспечивают полного выздоровления. Однако при своевременном и качественном лечении существенно возрастает длительность жизни. Часто причиной летального исхода становится легочное кровотечение или ОПН.
Профилактика
За всю историю развития медицины выявлено только несколько случаев полного выздоровления. Однако соблюдение некоторых правил в состоянии значительно снизить риск развития недуга:
- здоровый образ жизни без курения и употребления наркотиков;
- отсутствие беспорядочной половой жизни;
- своевременное обращение в медицинское учреждение при формировании инфекционных и иных болезней;
- сохранение организма от влияния вредных химических и физических воздействий окружающей среды.
Литература и источники
Видео по теме: