Синдром WPW: классификация, причины, симптомы, диагностика, лечение и профилактика
Синдром WPW – это заболевание сердечной мышцы, характеризующееся перевозбуждением желудочков, приводящее к пароксизмальным нарушениям частоты сердечных сокращений.
Врачи, которые могут помочь
Классификация патологического состояния
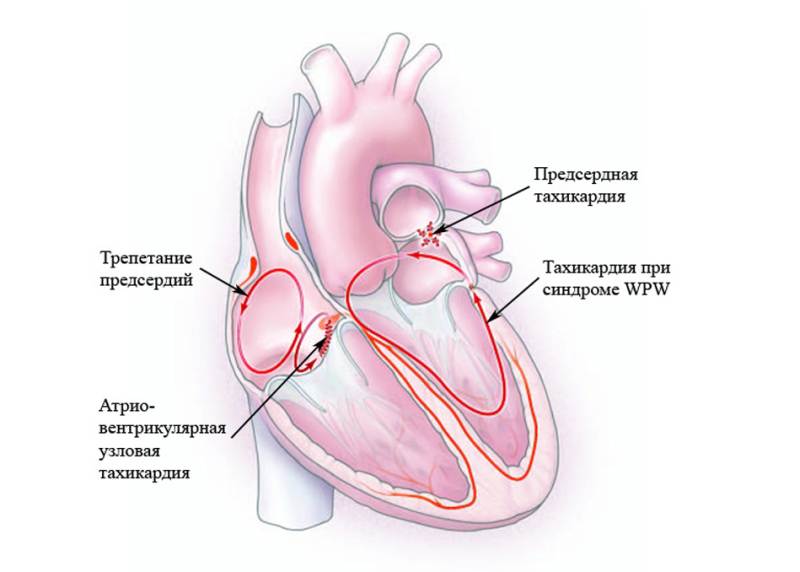
Синдром WPW складывается из нарушения функционирования желудочков и симптоматического ускорения сердечного ритма. Патологическое состояние классифицируется в соответствии с анатомией и морфологией.
Анатомическая классификация:
- Добавочные мышечные волокна АВ.
- Специализированные мышечные волокна АВ.
- Морфологическая классификация основана на проявлениях клинической картины заболевания:
- Латентная форма характеризуется отсутствием на ЭКГ изменений;
- Манифестирующая форма характеризуется постоянным присутствием атриовентрикулярной тахикардии и дельта волн;
- Интермиттирующая форма характеризуется перевосбуждением желудочков и синусовых ритмов.
Этиология патологического состояния
В том случае, когда плод развивается нормально, мышечные волокна, находящиеся между предсердиями и желудочками, самостоятельно исчезают на 20-й недели внутриутробного развития. Если волокна сохраняются вплоть до рождения ребенка, возникает рассматриваемый синдром. Специалисты отмечают, что патологическое состояние может дебютировать в любом возрасте. Именно поэтому требуется постоянно проходить осмотры у кардиолога. Синдром WPW часто сочетается с другими пороками.
Симптомы
К основным симптомам возникновения и проявления болезни относятся:
- определенная степень нарушения ритма сердца;
- наджелудочковая тахикардия;
- фибрилляция и трепетание предсердий.
Диагностика
При первых признаках подозрения на болезнь необходимо произвести комплексную диагностику, которая включает в себя ЭКГ, УЗИ, ЭФИ, ЭхоКГ. При обследовании ЭФИ удается выявить точное расположение дополнительных путей и ответвлений, а также определить форму недуга. ЭКГ устанавливает укороченность интервала PQ (меньше 0,12 сантиметров), присутствие дельта волн. Если произвести УЗИ, то можно установить дополнительные пороки, которые зачастую выявляются у человека.
Лечение
Во время серьезных отклонений, которые мешают нормальной жизни человека, и появления сердечной недостаточности проводится чреспищеводная электрокардиостимуляция. Для блокировки пароксизмов назначают медикаментозные препараты и блокаторы, такие как верапамил. Больному очень хорошо помогают улучшить состояние антиаритмические лекарства, такие как аймалин, кордарон, новокаинамид, пропафенон.
Профилактика
Кардиохирург и аритмолог наблюдают за состоянием пациента. В большом процентом соотношении исход у большинства больных, у которых не наблюдаются симптомы заболевания, благоприятный. Для того чтобы предотвратить развитие болезни и повторения приступов, назначается противоаритмическая терапия.
Список литературы и источников
Видео по теме

