Причины
- ожирение и лишний вес;
- недоношенность;
- рахит;
- дисплазия;
- наследственная передача;
- слишком маленькая обувь;
- врожденные аномалии нижних конечностей;

Врачи, которые могут помочь
Виды
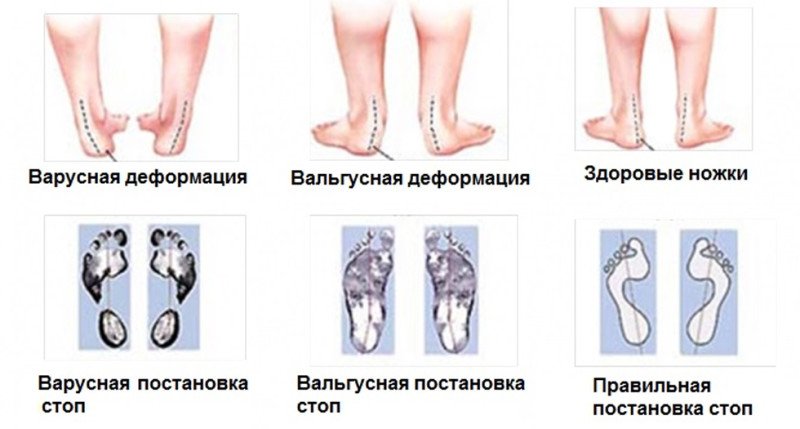
Различают следующие формы вальгусной деформации:
- врожденную – нарушение развивается в пренатальном периоде, при этом изменяется положение таранной надпяточной кости. Такую аномалию называют «вертикальный таран», а также «стопа-качалка», она довольно трудно поддается коррекции;
- приобретенную – является результатом несовершенства сухожилий и связок у детей. Развивается с первыми самостоятельными шагами малыша (к 10-14 месяцу жизни).
В норме положение стоп должно быть строго параллельным, сохраняясь при каждом шаге. Тяжесть патологии имеет несколько степеней в зависимости от градуса отклонения:
- первая – 10-15°;
- вторая – 15-20°;
- третья – 20-30°;
- четвертая – более 30°.
Чем больше угол, тем длительнее терапевтический период.
Следствием такой патологии могут быть плоскостопие, остеохондроз, артроз, сколиоз, в редких случаях укорочение конечностей.
Симптомы
Стопа выполняет поддерживающую функцию. При недостаточном тонусе мышц ног при хождении и при отсутствии лечения деформируются коленные, тазовые суставы, нарушается осанка.
Признаки заболевания проявляются при первых самостоятельных шагах ребенка:
- малыш опирается не на всю поверхность стопы, а только на ее внутренний край;
- Х-образная форма становится более заметной;
Поэтому походка становится неуверенной, неуклюжей, шаркающей, появляются боли, усталость. При этом подошва снашивается неравномерно, в основном с внутренней стороны. И если при нормальном развитии неуклюжесть и неуверенность при приобретении достаточных навыков ходьбы исчезают, то в противном случае симптомы только усиливаются.
Диагностика
Хотя заподозрить наличие болезни может и педиатр, но для постановки диагноза необходима консультация ортопеда. Обследование включает наружный осмотр, рентгенографию, плантографию и подометрию, УЗИ. Для исключения отклонений нервной системы детям с подтвержденным диагнозом необходима консультация невролога.
Лечение
Эта патология поддается лечению. Чтобы повысить вероятность благоприятного исхода в первую очередь необходимо записаться на прием к ортопеду. Лечебный курс будет зависеть от степени выраженности болезни и может включать:
- наложение гипсовых повязок, лонгетов, шин;
- массажи спины, поясничной и ягодичной областей, ног;
- соляные ножные ванны;
- озокеритовые, грязевые аппликации;
- магнитотерапию, электрофорез, диадинамотерапию;
- парафинотерапию;
- лечебное плавание;
- иглоукалывание;
- ЛФК (занятия на ортопедическом коврике), гимнастику, хождение босиком по неровным поверхностям;
- индивидуальный подбор не только обуви, но и стелек.
Заболевание полностью излечивается в возрасте до семи лет, с 7 до 13 лет деформационный процесс можно затормозить и немного скорректировать, а на более позднем этапе любая терапия практически бесполезна. В особо тяжелых случаях прибегают к оперативному вмешательству. При этом применяются методики пересадки сухожилия, артродезирования и пр.
Профилактика
Основой профилактических мероприятий являются регулярные осмотры у педиатра, ортопеда, хирурга, закаливание, укрепляющая гимнастика, массаж, полноценное питание и сон, осуществление мер по профилактике рахита. Кроме того, не следует ставить на ноги ребенка младше 7-8 месячного возраста, нужно подбирать качественную обувь нужного размера.
Литература и источники
Видео по теме: