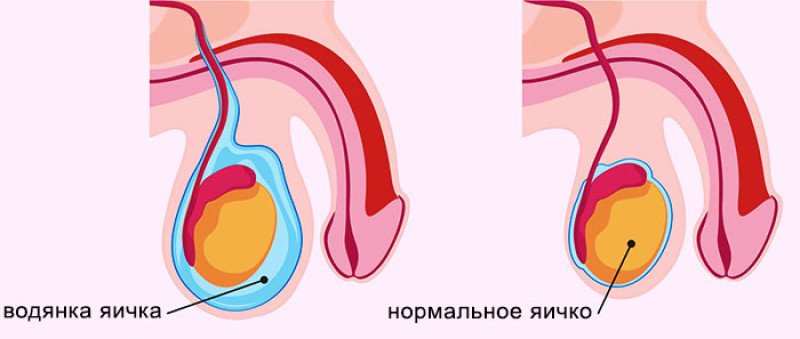
Гидроцеле – это скопление серозной жидкости в области мошонки. Это заболевание, многие специалисты, расценивают как физиологическое явление, которое через несколько дней рассасывается самостоятельно. По статистике, патологическое состояние возникает у 10% детей в возрасте до года.
Причины
- пороки развития наружных половых органов или неопущение яичка;
- осложнения во время беременности (инфекции, патологии плода);
- недоношенность ребенка или травма, полученная во время прохождения плода через родовые пути матери;
- наследственная отягощенность.

Виды
По происхождению бывает:
Врожденная
- изолированная – при закрытом брюшинном отростке;
- сообщающаяся – состояние, при котором остается открытым просвет между полостью мошонки и брюшиной. Состояние характеризуется свободной жидкостной циркуляцией, чревато высокой вероятностью развития паховой грыжи. При закрытии просвета, например, сальником может перейти в несообщающееся состояние.
Приобретенная
- идиопатическая (первичная);
- симптоматическая (вторичная).
Выделяют следующие формы по характеру (остроте) течения: острую, рецидивирующую, хроническую.
В зависимости от локализации классифицируют одностороннюю и двустороннюю.
С учетом образовавшегося давления выделяю водянку:
- напряженную – при повышенном давлении (чаще изолированная);
- ненапряженную – в основном при сообщающемся варианте болезни.
Следует отличать гидроцеле от лимфоцеле (скопления лимфы), гематоцеле (крови), пиоцеле (гноя) и фуникулоцеле (поражения семенного канатика).
Симптомы
Если нет воспалительного процесса, проявления безболезненные. При этом наблюдается постепенное увеличение размеров мошонки с левой или правой стороны или с двух одновременно до размеров гусиного яйца и больше. Как следствие, может возникать острая задержка мочи, трудности с мочеиспусканием. При сообщающемся гидроцеле наблюдается периодическое уменьшение мошонки.
Также возможна боль, покраснение, озноб, рвота как осложнения на фоне возможного попадания инфекций.
Диагностика
При наличии припухлости необходимо записаться на прием к педиатру или урологу. Врач на приеме методом пальпации и визуального осмотра определяет вид отклонения, использует диафаноскопию (просвечивание), при этом жидкость равномерно пропускает свет, а иные включения (гной, сальник, новообразование и пр.) ее задерживают. Для подтверждения диагноза применяется ультразвуковое исследование, во время которого оценивается ликворная структура жидкости и ее объем, устанавливается вид отклонения, исключаются серьезные патологии.
Если болезнь коснулась мальчика старшего возраста, который уже сам ходит в туалет, моется и одевается, он постесняется сообщить о своей проблеме. Взрослые могут заподозрить дефект по изменившейся походке, стыдливости. Во избежание запущенных случаев следует поинтересоваться его здоровьем. Для того чтобы он не стыдился и не боялся приходить с такими проблемами к родителям, с ребенком нужно вести откровенные располагающие беседы на разные темы.
Лечение
При обнаружении дефекта у детей в возрасте до года врачи занимают выжидательную позицию. Если затягивания пахового кольца не происходит, в старшем возрасте применяется консервативное и оперативное лечение. В связи с этим необходима консультация хирурга.
Оперативное вмешательство при врожденном нарушении осуществляется на втором году жизни, при посттравматическом – через полгода после травмирования. Для этого проводятся операции Винкельманна, Бергмана, Лорда, Росса. Консервативная тактика применяется при наличии сопутствующих воспалительных процессов и включает режим покоя, ношение поддерживающей повязки, антибактериальную терапию. В некоторых случаях с целью удаления скопления жидкости применяют пунктирование.
Профилактика
Профилактические меры заключаются в предотвращении повреждений и инфекционных поражений половых органов.
Литература и источники
Видео по теме: