Атрезия желчных протоков – аномалия развития желчевыводящих ходов с характерной непроходимостью или полным отсутствием вывода токсинов. Заболевание достаточно распространено – на 20.000 новорожденных приходится 1 заболевший малыш. К тому же патология характеризуется высоким уровнем летальных исходов.
Причины
Виды
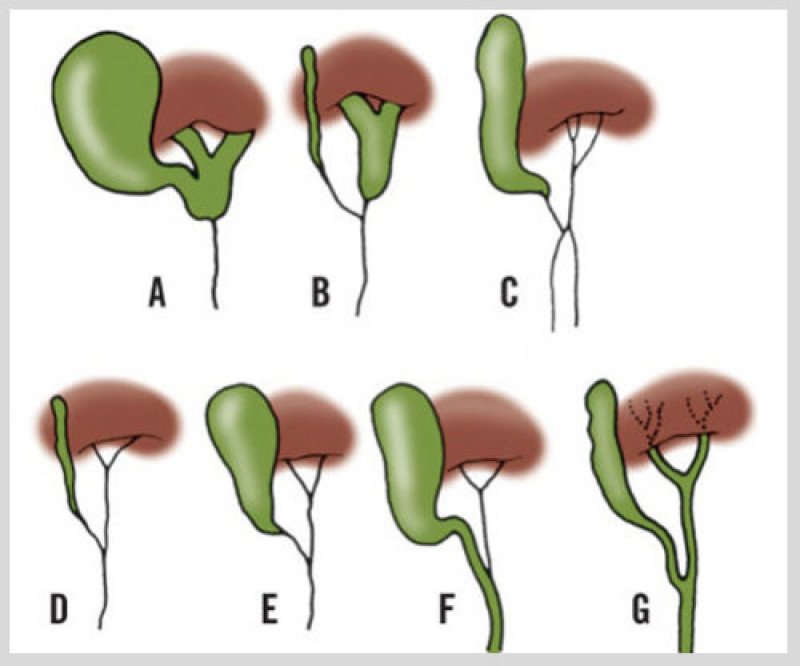
Выводящие желчь протоки подвержены гипоплазии, атрезии, возникновению аномалий холехода, нарушениям ветвления и слиянию.
Виды билиарной атрезии, исходя из места локализации аномалии:
- внутрипеченочная;
- внепеченочная;
- смешанная (тотальная).
В зависимости от уровня обструкции выделяют корригируемую и некорригируемую формы.
Симптомы
Ребенок рождается с желтушными кожными покровами или они желтеют на 3-4 день. В отличие от физиологической желтухи она не проходит, а усиливается. Наряду с пожелтением кожи отмечается обесцвеченный (ахоичный) стул, моча приобретает темный оттенок.
Желчь начинает вырабатываться с момента рождения, поэтому эти признаки могут проявиться уже после выписки из роддома. Если не придать им должного значения, возможно возникновение холестатического гепатита, а на его фоне - развитие цирроза печени, увеличение селезенки, варикозного расширения вен пищевода.
Это сопровождается скоплением жидкости в брюшине. Внешне это проявляется усилением венозной подкожной сетки и увеличением живота. Без должного лечения дети умирают через 19 месяцев. Причиной смерти становятся кровотечения в желудочно-кишечном тракте или печеночная недостаточность. Поэтому при подозрении на наличие заболевания следует немедленно записаться на прием к педиатру.
Диагностика
Консультация педиатра необходима при нарастании желтухи и ахоличном стуле в первый месяц жизни малыша. С целью подтверждения диагноза он назначит лабораторное исследование крови на определение уровня билирубина и липопротеина-Х.
Для того чтобы дифференцировать полную и неполную непроходимость, назначаются дуоденальные зондирования, сцинтиграфия печени. Обязательно выдается направление на УЗИ, которое при атрезии показывает уменьшенный или несокращающийся желчный пузырь. При этом его уменьшение после процесса кормления дает возможность исключить наличие заболевания. Наиболее высокоинформативные методы диагностики – лапароскопия и холангиография.
Лечение
Поскольку лечение проводится исключительно хирургическим путем, ребенку потребуется консультация хирурга.
Заболевание очень трудно поддается лечению. Прогноз зависит от его формы и того, на каком сроке проводится операция. Наилучшие результаты наблюдаются, если она проведена в первые два месяца жизни. У старших детей лечение практически безуспешно.
Определяющие факторы для выбора хирургической методики - локализация и уровень обструкции. Проводятся следующие виды операций:
- анастомоз тонкой кишки и желчевыводящих протоков;
- портоэнтеростомия – формирование соединения между кишкой и воротами печени.
Но такое вмешательство лишь временно решает проблему. Через несколько лет потребуется трансплантация печени.
Самыми частыми и опасными послеоперационными осложнениями являются холангит, портальная и печеночно-легочная гипертензия.
Профилактика
Профилактика заключается в планировании беременности, своевременном выявлении болезней и лечении женщины.