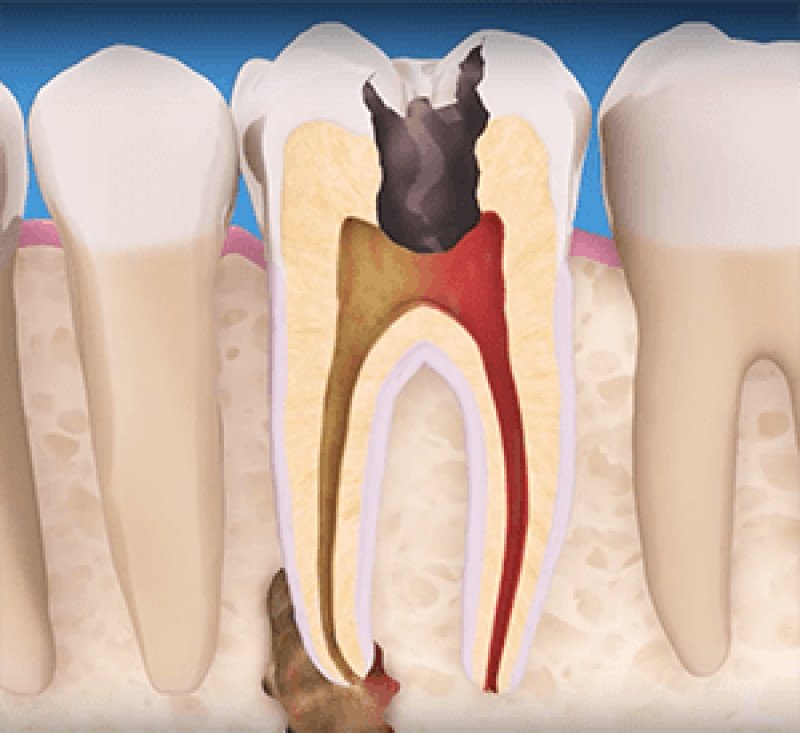
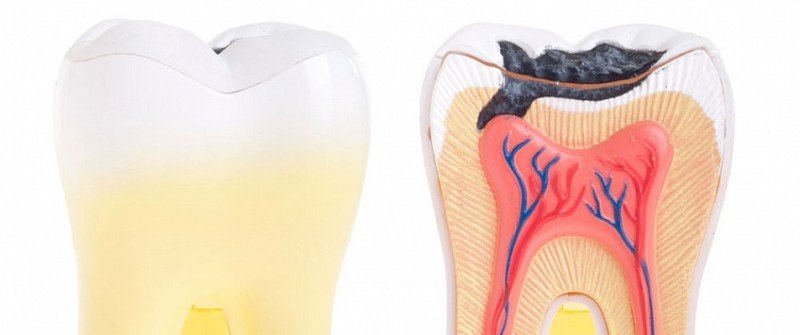
Гангренозный пульпит - это недуг, при котором пульпа подвергается воспалительному процессу, а ее ткани некрозу. Чтобы поставить такой диагноз врач обязан провести следующие исследования: осмотр, перкуссия, пальпация, зондирование зуба, термопроба, электроодонтодиагностика, рентген.
Симптомы
- смена цвета «коронки» зуба;
- боль;
- гиперемия;
- отечность;
- свищ
Виды и стадии
В стоматологической практике принято разделение недуга на две формы:
Для течения болезни характерно присутствие стадий альтерации, экссудации и пролиферации.
Врачи, которые могут помочь
Причины
ГП-отклонения преимущественно являются следствием острого гнойно-некротического или хронического фиброзного воспаления пульпы (ПП).
Гангренозные нарушения при этом заболевании обусловлены попаданием гнилостной, анаэробной патогенной микрофлоры ретроградным путем в область ПП-камеры из пародонтальных карманов.
Кроме этого, ГП-возникновение может быть спровоцировано при вскрытии ЗБ-полости во время лечебных манипуляций при гайморитах, периодонтитах.
ГП-изменения сопровождаются некрозом поверхностной зоны соседствующей с кариозной полостью и пролиферацией грануляционной ткани в нижележащем слое.
В дальнейшем некротическая область расширяется с охватом коронковой части и корневой пульпы, обуславливая их распад, степень проявления которого определяется длительностью патологического процесса.
Поверхностный ПП-слой, обращенный к кариозной полости, частично подвержен некротизации и изъязвлениям. В тоже время в сохранившейся-ПП фиксируется тромбоз мелких вен и склеротические изменения мелких артерий.
Диагностика
При постановке первичного ГП-диагноза проводится изучение анамнестических сведений, жалоб больного и его стоматологическое обследование.
В ходе сбора анамнеза выясняется о появлении в прошлом сильных ЗБ-болей, которые со временем стихли. При осмотре обнаруживается глубокая кариозная полость, ЗБ-перкуссия безболезненна.
Помимо выявления специфической клинической картины заболевания, выполняются пробы с температурными раздражителями, зондирование и электроодонтометрия (ее показатели понижены до 60-95 мкА).
С помощью рентгенографии фиксируется утолщение периодонтальной щели, разрежение костной ткани у верхушки ЗБ-корня.
Дифференцируют ГП-изменения от хронического верхушечного периодонтита, а обострившуюся форму от острого диффузного и хронического фиброзного пульпита.
В сомнительных случаях и по отдельным показаниям приветствуется проведение коллегиальных консультаций стоматолога, ортодонта, отоларинголога, хирурга, педиатра.
Лечение
Выбор методики лечения проводится лечащим врачом в индивидуальном порядке с учетом возрастной категории пациента, особенностей этиологии и патогенеза заболевания.
Цель ГП-лечения – устранение очага ПП-воспаления с ликвидацией болевого синдрома, стимулирование заживления и образование дентина, воспрепятствование развития периодонтита, восстановление ЗБ-функции.
Характер патологических отклонений при ГП-патологии не позволяет использовать для ее излечения консервативную терапию. Поэтому главным методом специфической ГП-терапии остается хирургическое вмешательство.
В первую очередь для этого используется витальная экстирпация. Технология ее применения предусматривает ПП-удаление без наложения мышьяковистой пасты, использование которой противопоказано в ГП-очагах.
При наличии противопоказаний к применению витальных методов задействуют девитальную экстирпацию – ПП-ликвидация после предварительной некротизации пораженной зоны. Излечение с помощью этой хирургической технологии проводится в два посещения лечащего врача.
Профилактика
ГП-профилактика заключается в излечении провоцирующих ЗБ-патологий на ранних стадиях, повышении уровня знаний пациентов в вопросах правильного и регулярного ухода за полостью рта, периодическом прохождении профилактических осмотров.
Литература и источников
Видео по теме:


